Fausse couche et grossesse
La perte de grossesse est une tournure des événements déchirante, mais elle est très, très courante. Voici les réponses à vos questions sur la fausse couche.
Qu'est-ce qu'une fausse couche ?
Une fausse couche - connue dans le jargon médical comme un avortement spontané - est la fin inattendue d'une grossesse avant 20 semaines de gestation. Lors d'une fausse couche, un embryon ou un fœtus est spontanément expulsé de l'utérus mais ne peut pas encore vivre dans le monde extérieur.
Après 20 semaines, la perte d'un fœtus s'appelle une mortinaissance au lieu d'une fausse couche.
Ce n'est pas parce qu'elle se produit souvent au début d'une grossesse que la fausse couche n'est pas douloureuse pour les futurs parents. Ce qu'il est important de retenir :une fausse couche n'est pas ta faute. Et bien que de nombreux parents ne parlent pas ouvertement d'en avoir un, sachez que cela arrive beaucoup plus souvent que vous ne le pensez. Lisez la suite pour en savoir plus sur les causes et les types ainsi que sur les facteurs de risque.
Que se passe-t-il lorsque vous faites une fausse couche ?
Lorsque vous faites une fausse couche, votre embryon ou votre fœtus est spontanément expulsé de votre utérus avant que vous soyez enceinte de 20 semaines. Vous aurez des symptômes tels que des saignements abondants et des crampes abdominales, parfois pendant quelques jours ou plus.
Quels sont les signes et les symptômes d'une fausse couche ?
Les symptômes d'une fausse couche peuvent varier d'une femme à l'autre et peuvent même être complètement différents si une femme subit plusieurs fausses couches au fil du temps. Mais les signes les plus courants incluent :
- Crampes ou douleurs dans le bas du dos ou l'abdomen
- Saignements abondants, éventuellement avec des caillots ou des tissus, semblables à des règles
- Saignements plus légers qui durent plus de trois jours
- Une disparition de tout signe de grossesse que vous ressentiez, comme des nausées et une sensibilité des seins
Gardez à l'esprit que des taches légères et brèves sont généralement tout à fait normales - et il n'y a aucune raison de s'inquiéter immédiatement. Mais si vous utilisez plus d'une serviette hygiénique par heure ou si vos saignements ont duré plus de trois jours, assurez-vous de consulter immédiatement votre fournisseur de soins de santé.
Qu'est-ce qui cause une fausse couche ?
Les fausses couches ne sont pas causées par des exercices modérés, des chutes, des rapports sexuels, du stress au travail, des bagarres avec un conjoint ou des nausées matinales. Au contraire, une fausse couche est simplement une façon biologique de mettre fin à une grossesse qui ne va pas bien.
La perte de l'embryon ou du fœtus et son expulsion de l'utérus peuvent être causées par de nombreux facteurs, allant des défauts génétiques du bébé en pleine croissance aux réactions immunitaires du corps de la mère. En fait, environ la moitié de toutes les fausses couches précoces sont liées à des chromosomes anormaux.
Souvent, la cause d'une fausse couche n'est jamais identifiée du tout. Et dans presque tous les cas, il n'y a rien que la mère ait fait de mal pour provoquer la fausse couche ou qu'elle aurait pu faire différemment pour l'empêcher.
Quelle est la fréquence des fausses couches ?
Beaucoup plus courant que vous ne le pensez :les chercheurs ont estimé qu'environ 10 à 20 % des grossesses se terminent par une fausse couche. Mais même ce nombre peut être une sous-estimation, car de nombreuses fausses couches se produisent si tôt qu'elles passent inaperçues et sont plutôt confondues avec une période normale.
Même si vous n'avez entendu parler d'aucun membre de votre famille ou groupe d'amis ayant fait une fausse couche, il est probable que quelqu'un de votre entourage proche en ait vécu une. Donc, si vous faites une fausse couche, sachez que vous n'êtes certainement pas la seule.
Bien que vous ayez peut-être entendu certaines personnes dire qu'il semble que les fausses couches soient plus courantes aujourd'hui qu'elles ne l'étaient par le passé, en fait, elles ont toujours été courantes - c'est juste qu'elles peuvent être détectées plus souvent maintenant en raison de l'avènement de services abordables et précoces. -test de grossesse à domicile.
Quand se produisent la plupart des fausses couches ?
Les fausses couches précoces surviennent au cours du premier trimestre et représentent 80 % de toutes les fausses couches. Parmi ceux-ci, un grand nombre surviennent au cours des premières semaines de grossesse, souvent avant même qu'une femme ne sache qu'elle est enceinte.
Au cours du premier trimestre, beaucoup de choses se passent pendant votre grossesse :les cellules d'un embryon commencent à se diviser pour former des organes, l'embryon s'implante sur le côté de l'utérus, le placenta doit établir des connexions entre votre flux sanguin et celui de votre bébé, et votre système immunitaire a besoin pour s'habituer au nouveau fœtus à l'intérieur de vous. Tout cela signifie qu'il y a beaucoup d'étapes qui peuvent mal tourner et entraîner une fausse couche.
Les fausses couches tardives sont beaucoup moins fréquentes, survenant dans 6 grossesses sur 1 000, et se produisent entre la fin du premier trimestre et la semaine 20. Elles sont également plus susceptibles d'être causées par des problèmes de placenta ou de col de l'utérus, l'exposition à des toxines ou la santé de la mère.
Types de perte de grossesse
Il existe différents types de fausse couche, selon le moment et la raison pour lesquels cela se produit. Voici quelques-unes des plus courantes :
- Grossesse chimique. De nombreuses fausses couches précoces sont connues sous le nom de grossesse chimique, ce qui signifie qu'un ovule a été fécondé mais jamais implanté dans l'utérus. Bien qu'une grossesse chimique provoque une augmentation de l'hormone de grossesse hCG, vous donnant un test de grossesse positif, une échographie ne montrerait ni placenta ni sac gestationnel. Cependant, comme les grossesses chimiques surviennent si tôt, sans test de grossesse précoce, elles passent généralement inaperçues pour la mère.
- Ovule flétri. Un ovule fécondé qui se fixe à la paroi de l'utérus et commence à développer un placenta (qui produit de l'hCG) avant qu'il ne cesse de croître est un ovule altéré ou un sac gestationnel vide qui peut être vu à l'échographie.
- Menace de fausse couche. Si un professionnel de la santé soupçonne - à tout moment jusqu'à 20 semaines - que des saignements abondants indiquent qu'une fausse couche est susceptible de se produire, il peut diagnostiquer une menace de fausse couche. Dans ce cas, une fausse couche ne s'est pas encore produite; le rythme cardiaque fœtal peut même encore être entendu lors d'une échographie. En fait, plus de la moitié des femmes menacées de fausse couche ont une grossesse saine et à terme en suivant les conseils de leur professionnel de la santé, qui peut recommander du repos ou des médicaments pour aider à prévenir une fausse couche.
- Fausse couche inévitable. Si une femme saigne abondamment et qu'un examen physique montre que le col de l'utérus est ouvert, une fausse couche est dite "inévitable". Cela signifie que cela est déjà en train de se produire - le col de l'utérus ouvert est la façon dont le corps expulse naturellement les tissus de la grossesse - et malheureusement, cela ne peut pas être arrêté.
- Fausse couche manquée. Parfois, les femmes font une fausse couche sans saignement, appelée fausse couche manquée. Dans ces cas, vous ne saurez pas que vous avez fait une fausse couche avant votre prochain rendez-vous prénatal, lorsqu'une échographie ne parvient pas à trouver un rythme cardiaque fœtal.
Bien que les complications suivantes ne soient pas techniquement considérées comme des fausses couches, elles constituent tout de même une perte de grossesse :
- Grossesse extra-utérine. Dans un grossesse extra-utérine, l'embryon s'implante, mais pas au bon endroit; généralement, il s'implante dans une trompe de Fallope ou dans le col de l'utérus au lieu de l'utérus. Les crampes et les saignements causés par une grossesse extra-utérine sont similaires aux signes habituels d'une fausse couche, mais ils peuvent entraîner des complications encore plus graves si l'embryon se rompt, rompant la zone dans laquelle il s'est implanté de manière incorrecte. Pour exclure une grossesse extra-utérine, faites toujours vérifier les saignements et les crampes en début de grossesse par un professionnel de la santé.
- Grossesse molaire. Lorsqu'un ovule auquel il manque certaines de ses parties - à savoir le matériel génétique - finit par être fécondé par un spermatozoïde, il peut commencer à se transformer en une masse de kystes dans l'utérus. Bien que les cellules ne commencent jamais à se développer en un fœtus, elles peuvent provoquer une augmentation des hormones de grossesse, faisant croire à une femme qu'elle est enceinte pendant une courte période, bien que ces grossesses se terminent toujours par une fausse couche.
Comment diagnostique-t-on une fausse couche ?
Si vous ressentez l'un des symptômes ci-dessus, appelez votre praticien. Il évaluera le saignement et mesurera éventuellement votre taux d'hCG (hormone), vérifiera si votre col de l'utérus est ouvert (il devrait être fermé pendant la grossesse), effectuera une échographie pour rechercher un sac gestationnel et un placenta sains et écoutera un fœtus battement de coeur. Les résultats de ces tests aideront votre fournisseur de soins de santé à déterminer si vous avez fait une fausse couche.
Dans de rares cas, les fausses couches peuvent être mal diagnostiquées. Si vous saignez et que votre praticien ne peut pas trouver un rythme cardiaque fœtal - ce qui peut parfois être délicat même dans le cadre d'une grossesse en bonne santé - il y a une légère possibilité qu'il diagnostique une fausse couche alors qu'un embryon est encore en plein essor. Si vous arrêtez de saigner, cependant, et que vous continuez à avoir des symptômes de grossesse, une deuxième échographie - où le rythme cardiaque est, espérons-le, entendu - pourrait confirmer que votre bébé va bien.
Que se passe-t-il après une fausse couche
Si votre col a commencé à se dilater mais que vous n'avez ni saignement ni douleur, votre praticien peut vous diagnostiquer un col incompétent et effectuer un cerclage, c'est-à-dire une suture du col fermé, pour éviter une fausse couche tardive.
Environ deux femmes sur trois qui font une fausse couche font une fausse couche complète. En d'autres termes, tout le contenu de l'utérus, y compris non seulement un fœtus mais aussi le placenta et toute la muqueuse extra-utérine, est expulsé naturellement par lui-même. Ce processus peut prendre jusqu'à deux semaines.
Pour environ un tiers des femmes, des parties de la grossesse (appelées "produits de conception retenus" par les praticiens de la santé) restent dans l'utérus. Pour que le corps récupère et reprenne des cycles menstruels normaux, l'utérus doit être vidé.
Votre praticien commencera probablement par vous prescrire un médicament pour aider votre corps à nettoyer l'utérus. Vous devrez peut-être prendre ce médicament plus d'une fois. Dans environ 25 % des cas, les médicaments ne fonctionnent pas et votre médecin devra effectuer une intervention chirurgicale appelée dilatation et curetage, ou D&C.
Vous devrez également prendre des précautions supplémentaires après une fausse couche, notamment éviter d'insérer quoi que ce soit dans le vagin pendant deux semaines pour prévenir l'infection.
Facteurs de risque
Même si les fausses couches sont courantes dans toutes les populations de femmes du monde, certains facteurs peuvent augmenter votre risque :
- Âge. Des études ont montré que les mères plus âgées sont plus susceptibles de faire des fausses couches, probablement parce que leurs ovules et le sperme de leur partenaire sont plus susceptibles d'avoir des chromosomes anormaux. Environ une grossesse sur trois après l'âge de 40 ans se termine par une fausse couche.
- Taux de vitamines. Les chercheurs ont découvert que les carences en vitamine D et en vitamine B12 peuvent augmenter le risque de fausse couche chez une femme. D'autres vitamines - comme la vitamine A - ont le schéma inverse :des niveaux élevés peuvent être dangereux pendant la grossesse. Prendre une vitamine prénatale et faire tester votre taux de vitamines par votre médecin peut aider à réduire ces risques. Notez qu'en dehors des vitamines prénatales, la plupart des études n'ont pas montré que les suppléments vitaminiques avaient un impact sur les risques de fausse couche.
- Déséquilibres thyroïdiens non traités. Les hormones thyroïdiennes affectent tout le corps et peuvent modifier les niveaux d'autres hormones, y compris celles qui jouent un rôle dans la grossesse. L'hypothyroïdie et l'hyperthyroïdie ont été associées à des risques de fausse couche. La plupart des prestataires de soins de santé testent les niveaux de la thyroïde d'une femme tout au long de la grossesse, en particulier si elle a déjà été diagnostiquée avec des problèmes de thyroïde.
- Être en surpoids ou en sous-poids. Les femmes obèses, ou celles qui ont un IMC de 30 ou plus, ont un risque significativement plus élevé de fausse couche. De même, les femmes dont l'IMC est inférieur à 18 ans sont plus susceptibles de faire une fausse couche.
- Tabagisme ou consommation d'alcool. Les fumeurs actuels et anciens ont un risque accru de fausse couche par rapport aux personnes qui n'ont jamais fumé. Des études ont également montré que des niveaux élevés de consommation d'alcool au moment de la conception par la mère et le père peuvent augmenter les risques de fausse couche. Si vous êtes enceinte ou essayez de tomber enceinte, c'est le moment idéal pour arrêter de fumer et réduire votre consommation d'alcool.
- Certaines IST. Les infections sexuellement transmissibles, y compris la syphilis et certaines formes d'hépatite virale, peuvent rendre une femme plus susceptible de faire une fausse couche.
- Gros fibromes utérins. Ces tumeurs bénignes - qui sont extrêmement fréquentes chez les femmes à mesure qu'elles vieillissent - peuvent entraîner des complications de la grossesse, notamment un risque accru de fausse couche si elles sont particulièrement importantes, dans des zones particulières de l'utérus ou si elles commencent à se développer en réponse aux hormones de grossesse.
- Maladies chroniques. Les femmes enceintes atteintes d'insuffisance rénale, de maladies auto-immunes, du syndrome des ovaires polykystiques (SOPK) et de diabète courent un risque de fausse couche plus élevé que d'habitude. Si vous souffrez de l'une de ces conditions, votre grossesse peut être classée comme à haut risque et vous aurez plus de rendez-vous et de surveillance que les autres femmes pour vous aider à gérer votre maladie et à assurer la sécurité de votre bébé en pleine croissance.
- Médicaments. Les médecins recommandent aux femmes enceintes d'éviter un certain nombre de médicaments en vente libre, y compris les analgésiques courants, pendant la grossesse. Beaucoup d'entre eux provoquent des malformations congénitales, mais certains ont également été liés à des fausses couches.
- Toxines et dangers environnementaux. L'exposition au plomb, au mercure, aux solvants organiques et aux rayonnements ionisants augmente le risque de fausse couche. Ces toxines ne se trouvent probablement pas dans votre maison, mais sont parfois présentes sur les lieux de travail des installations de fabrication agricole ou industrielle. Bien que les niveaux requis pour affecter la grossesse vous fassent probablement également ressentir des effets secondaires indésirables, si vous êtes préoccupé par votre exposition, parlez-en à votre médecin.
- Espacement entre les grossesses. Tomber enceinte à nouveau moins de six mois après votre dernière grossesse à terme pourrait augmenter un peu votre risque de fausse couche – bien que les preuves soient mitigées. Étant donné que ce court espacement entre les grossesses peut entraîner d'autres complications, y compris une naissance prématurée, il est préférable de donner à votre utérus plus de temps pour récupérer.
Gardez à l'esprit, bien sûr, que la plupart de ces facteurs de risque n'entraînent qu'une très légère augmentation du risque de fausse couche - un seul verre de vin avant de savoir que vous êtes enceinte, ou manquer vos vitamines prénatales pendant quelques jours n'est pas quelque chose à être préoccupé par. Et de nombreuses femmes qui ne présentent aucun de ces facteurs de risque font encore des fausses couches. N'oubliez pas non plus que de nombreux facteurs de risque supposés ne sont pas du tout liés à vos chances de faire une fausse couche. Par exemple, si votre mère a fait une ou deux fausses couches, cela ne vous rend pas plus susceptible d'en avoir une également.
Prévenir les fausses couches
La plupart des fausses couches ne peuvent pas être évitées. Ainsi, à moins que votre professionnel de la santé n'ait diagnostiqué un facteur de risque spécifique, tel qu'un déséquilibre thyroïdien ou un trouble de la coagulation sanguine, il vous recommandera généralement de simplement adopter un mode de vie sain, notamment :
- Maîtriser les maladies chroniques avant la conception
- Maintenir votre gain de poids dans une fourchette saine
- Prendre une vitamine prénatale contenant de l'acide folique et d'autres vitamines B ; des recherches ont montré que certaines femmes ont du mal à concevoir et/ou à maintenir une grossesse en raison d'une carence en acide folique ou en vitamine B12 qui peut être traitée avec une supplémentation appropriée
- Prendre des mesures pour éviter et traiter les infections telles que les IST
- Rester à l'écart des cigarettes et de l'alcool
- Ne prendre que des médicaments qui obtiennent le feu vert de votre praticien
Et si j'ai fait plus d'une fausse couche ?
Si vous avez fait deux ou trois fausses couches, votre OB/GYN effectuera probablement des tests approfondis pour voir s'il peut trouver une cause. Environ la moitié du temps, votre médecin ne sera pas en mesure de trouver une seule raison pour laquelle vous avez fait plusieurs fausses couches. Mais parfois, il ou elle peut découvrir un problème de santé non traité, comme une maladie auto-immune - où le système immunitaire de la mère attaque l'embryon - un problème de thyroïde, un utérus difforme ou l'un des quelques troubles très rares qui peuvent amener votre corps à rejeter les grossesses.
Vous et votre partenaire pouvez également être testés pour des anomalies chromosomiques et des troubles de la coagulation sanguine; certaines femmes produisent des anticorps qui attaquent leurs propres tissus, provoquant des caillots sanguins qui peuvent obstruer les vaisseaux sanguins maternels qui alimentent le placenta. Une échographie, une IRM ou une tomodensitométrie peuvent être effectuées sur votre utérus, votre cavité utérine peut être évaluée par hystéroscopie et le fœtus avorté lui-même peut être testé pour des anomalies chromosomiques.
Si votre médecin identifie l'une de ces causes, il pourra vous aider à réduire vos risques de futures fausses couches. La chirurgie peut corriger les problèmes cervicaux ou utérins, les médicaments peuvent gérer les déséquilibres hormonaux et d'autres traitements de fertilité - comme la FIV - peuvent vous aider à tomber enceinte.
La bonne nouvelle :la plupart des femmes qui ont fait une fausse couche (voire plus d'une) finissent par avoir une grossesse en bonne santé, même si vous devrez peut-être gérer les futures grossesses différemment. Selon l'American College of Obstetricians and Gynecologists (ACOG), même après deux ou plusieurs pertes consécutives, environ 65 % des femmes continuent à mener leur prochaine grossesse à terme.
Ressources d'assistance en cas de fausse couche
Que ce soit votre première ou cinquième, après une fausse couche, il est important de prendre soin de votre corps et de votre esprit. Après une fausse couche, consultez votre fournisseur de soins de santé et accordez-vous du temps pour faire votre deuil. Ensuite, lorsque vous êtes prêt, trouvez quelqu'un à qui parler, que ce soit un groupe de soutien ou un ami qui a vécu la même chose. Partager ouvertement vos sentiments avec votre partenaire peut également vous aider. N'oubliez pas :vous êtes dans le même bateau.
En outre, les ressources suivantes peuvent vous être utiles :
- À quoi s'attendre Groupe de soutien pour le deuil et la perte
- À quoi s'attendre TTC/Groupe de soutien pour la grossesse après une perte
- Bibliothèque nationale de médecine, Medline Plus
- Partager l'assistance en cas de grossesse et de perte de nourrisson
-
Si vous cherchez à embaucher une personne qui soccupe de votre enfant, vous vous posez peut-être lune des questions les plus courantes :quelle est la différence entre une nounou et une baby-sitter ? Le truc, cest que ce nest pas toujours clair. Chaq
-
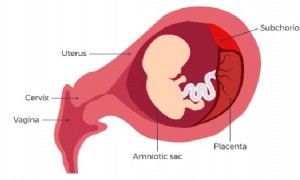
Vous avez remarqué des saignements vaginaux au cours du premier trimestre de grossesse ? Il pourrait sagir dun saignement sous-chorionique, une affection qui devrait disparaître delle-même et qui ne présente aucun risque pour vous ou votre bébé. Voic
-
Maintenant que votre bambin a entre 30 et 36 mois, les compétences cognitives se développent à une vitesse fulgurante. Votre enfant peut maintenant comparer les tailles, en utilisant des mots comme plus gros, plus petite, et vraiment peu . Voici