Dzieci i COVID:kiedy testować i co zrobić, jeśli wynik jest pozytywny

Obecnie krąży mem, który jest filmem, w którym szalenie wyszkolona szermierzka próbuje uderzyć inną kobietę. Problem? Refleks jej przeciwnika nie ma sobie równych. Za każdym razem, gdy zbliża się do niej miecz, schodzi z drogi z kocim instynktem. Dołączony podpis? Osoby, które nadal nie mają COVID.
Stwierdzenie, że wariant omikronowy jest wszechobecny, to mało powiedziane (chociaż na szczęście dzieci są nadal znacznie mniej podatne na poważne choroby). I z tego powodu — i ponieważ dzieci poniżej 5 roku życia nadal nie kwalifikują się do szczepienia — może się wydawać, że każda rodzina wokół ciebie wyskakuje z pozytywnym przypadkiem, podczas gdy ty i twoja rodzina, jak szermierz, próbujecie się uchylić, uchylać i upadać z dala od jego uderzenia.
„Chociaż mamy dużo więcej do nauczenia się o przebiegu COVID, z biegiem czasu mamy nadzieję, że liczba infekcji, hospitalizacji i zgonów będzie mniejsza niż wcześniej dzięki poprawie wskaźników szczepień i dawek przypominających” – zauważa dr Larry Kociolek, obecny lekarz w oddziale chorób zakaźnych i dyrektor medyczny ds. zapobiegania i kontroli zakażeń w Szpitalu Dziecięcym Lurie w Chicago. „Możemy również zminimalizować sporadyczne wstrząsy w aktywności, maskując i unikając kontaktu z innymi w przypadku choroby”.
Ale nawet z jaśniejszą przyszłością (miejmy nadzieję) na horyzoncie, niedawny wzrost skłania rodziców do kwestionowania, jak przejść przez różne scenariusze. Co się stanie, jeśli Twoje dziecko ma objawy, ma bliski kontakt z osobą z COVID lub ostatecznie wynik testu na COVID jest pozytywny? Czytaj dalej, aby zapoznać się z protokołem eksperckim.
Jakie są ogólnie objawy COVID u dzieci?
Przeziębienie, grypa, COVID? Kto wie, w dzisiejszych czasach, kiedy tak wiele objawów nakłada się na siebie – a w przypadku COVID objawy u dzieci są bardzo zróżnicowane. To powiedziawszy, oto najczęstsze objawy COVID u dzieci, według dr Jessiki Hommel, pediatry z Holston Medical Group w Bristolu, Tennessee i dr Jennifer Kusmy, pediatry ze Szpitala Dziecięcego Ann i Roberta Lurie w Chicago i instruktora Pediatrii na Northwestern University — ale pamiętaj, że niektóre dzieci będą miały tylko niektóre (lub tylko jedno) z nich:
- Gorączka.
- Kaszl.
- Katar.
- Zatłoczenie.
- Ból gardła.
- Ból głowy.
- Bóle ciała (częstsze u nastolatków).
- Zawroty głowy (częściej u nastolatków).
- Objawy żołądkowo-jelitowe, takie jak nudności, wymioty i biegunka (częściej występujące u nastolatków).
Jaki jest protokół dla dzieci z objawami?
1. Udaj się do lekarza, jeśli objawy są poważne
Przede wszystkim Kusma mówi, że jeśli Twoje dziecko ma którykolwiek z poniższych objawów (który może, ale nie musi być COVID), udaj się do lekarza:
- Temperatura wyższa niż 100,4 F przez ponad trzy dni.
- Gorączka u dziecka poniżej 2. roku życia
- Trudności w oddychaniu.
- Niezdolność do picia i utrzymania nawodnienia.
2. Wyklucz COVID, testując:
Trudno w to uwierzyć, ale wirusy inne niż COVID nadal istnieją. Jednak ważne jest, aby wiedzieć, czy objawy, które przedstawia Twoje dziecko, są rzeczywiście COVID, ponieważ w takim przypadku zastosowanie będą miały różne protokoły.
„Ogólnie rzecz biorąc, jeśli Twoje dziecko wykazuje objawy, które mogą być zgodne z COVID-19, takie jak nowy początek kaszlu, gorączka, przekrwienie, nudności, wymioty lub dreszcze ciała, powinieneś je przetestować” – mówi Kusma. „Jednak nie musisz iść prosto do lekarza, aby to zrobić”.
Podczas gdy wiele miejsc, takich jak drogerie i ośrodki testowe w społeczności, oferuje testy na COVID, ostatni wyrzut omicron doprowadził do niedoboru testów, co utrudnia wyznaczenie terminu testu reakcji łańcuchowej polimerazy (PCR). Bardzo ograniczone są również domowe testy antygenowe, zwane również szybkimi testami.
Jeśli nie możesz wykonać testu dla swojego dziecka, ale podejrzewasz, że może mieć COVID – zgadłeś – zatrzymaj je w domu. (Więcej na ten temat wkrótce.)
3. Nie testuj zbyt wcześnie
Zamiast iść do pediatry na badanie w momencie, gdy dziecko kicha, Hommel zaleca trochę odczekać, aby objawy mogły się w pełni rozwinąć.
„Jeśli Twoje dziecko doświadcza objawów innych niż nagłe, takich jak kaszel lub katar, monitoruj ich objawy przez co najmniej 24 godziny przed wizytą u dostawcy w celu przeprowadzenia testów i/lub opieki na COVID-19” – mówi Hommel. „Pozwala to na pełne uwidocznienie objawów u dziecka i zapobiega wczesnemu testowaniu, które często skutkuje fałszywie negatywnym wynikiem”.
Kusma się zgadza. „Najlepiej je przetestować, gdy są symptomatyczne”, mówi.
4. Rozważ najpierw test w domu, szczególnie dla starszych dzieci
Jeśli objawy Twojego dziecka są zgodne z COVID i ogólnie ma się dobrze, mówi Kusma, możesz skorzystać z opcji testowania, takich jak „społeczne witryny testowe lub testy w domu” (jeśli możesz je znaleźć).
„Testy antygenowe w domu mogą być świetną pierwszą linią testów” — mówi Kusma. „A jeśli test jest pozytywny, pediatra może w razie potrzeby zalecić badanie potwierdzające”.
Rodzice mogą przeprowadzić test w domu na swoich dzieciach, ale dla większej dokładności, szczególnie jeśli chodzi o małe dzieci, nadal powinieneś udać się do lekarza lub witryny testowej społeczności, która oferuje testy PCR.
„Często zalecamy przyjście, gdy potrzebny jest test”, mówi Hommel. „Rodzice mogą wykonać test w domu, ale w przypadku małych dzieci może to być trudne do wykonania poprawnie. Nawet dzieciom w wieku 12 lat lub starszym nadal zalecamy test osobisty, ponieważ często są one dokładniejsze niż opcje w domu”.
5. Skonsultuj się z lekarzem, jeśli wynik testu w domu jest pozytywny
Jeśli masz pozytywny test domowy dla swojego dziecka, Kusma zaleca skontaktowanie się z pediatrą Twojego dziecka w celu ustalenia dalszych kroków. „W niektórych przypadkach zalecamy, aby nie trzeba szukać testu potwierdzającego PCR”, mówi. „Jednak niektóre szkoły będą wymagać testu PCR w celu powrotu do szkoły i może to być w tym przypadku skierowane do miejsca testowania, a nie do lekarza”.
Jaki jest protokół dla dzieci, które były narażone na COVID, ale żadnych objawów?
Jeśli Twoje dziecko miało kontakt z osobą zarażoną COVID — znajdowało się w promieniu sześciu stóp, łącznie przez 15 minut w ciągu 24 godzin z osobą zarażoną COVID — Hommel zaleca przeprowadzenie testów „od trzech do pięciu dni po ekspozycji”. Wyjaśnia, że „jest to prawdopodobne, gdy pacjent doświadcza szczytowych objawów COVID”.
W tym przypadku czas pomiędzy testami zależy również od statusu szczepienia Twojego dziecka. Według Kusmy, oto kiedy zaszczepione i nieszczepione dzieci powinny testować:
- W pełni zaszczepione dzieci. Możesz przetestować pięć dni po ekspozycji lub wcześniej, jeśli pojawią się objawy. Jeśli są negatywne, uważa się, że nie dostały COVID w wyniku tej ekspozycji.
- Dzieci, które nie są w pełni zaszczepione. Testuj natychmiast po poznaniu ekspozycji, a jeśli test jest negatywny, wykonaj test ponownie pięć do siedmiu dni po ekspozycji. Możesz wykonać test wcześniej niż pięć dni, jeśli u Twojego dziecka pojawią się objawy.
„Jeśli nie wiesz, czy Twoje dziecko zostało narażone”, mówi Kusma, „porozmawiaj ze swoim pediatrą”.
Kusma dodaje również, że zarówno niezaszczepionym, jak i zaszczepionym dzieciom zaleca się noszenie dobrze dopasowanej maski wokół innych przez „10 dni po ekspozycji”.
Jaki jest protokół, jeśli nie możemy znaleźć testów?
Testy COVID w 2022 r. są tym, czym papier toaletowy był w pierwszej połowie 2020 r. — gorącym i nieuchwytnym towarem. Niefortunnym paradoksem jest oczywiście to, że „brak testu” nie oznacza „braku COVID”.
„Jeśli Twoje dziecko nie może zostać przebadane, ponieważ nie masz dostępu do badania, ale masz powody, by podejrzewać, że ma COVID, na przykład było narażone lub ma objawy zgodne z COVID, to najlepszą rzeczą, jaką możesz zrobić, jest poddać je kwarantannie w domu przez pięć dni” – mówi Kusma. „Następnie mogą wyjść z domu w dobrze dopasowanej masce na pięć dni, jeśli dziecko nie odczuwa już objawów”.
Jak rodzice powinni opiekować się dziećmi z COVID?
Zarówno Hommel, jak i Kusma twierdzą, że jedną z najważniejszych rzeczy do zrobienia, jeśli Twoje dziecko ma COVID, jest upewnienie się, że odpoczywa i jest nawodnione. „W zależności od objawów Twojego dziecka, upewnij się, że dziecko jest nawodnione, często podając mu małe ilości do picia” – mówi Kusma.
Poza tym zalecają leczenie objawów, aby dzieci czuły się bardziej komfortowo. „Obejmuje to Tylenol lub ibuprofen lub lek na przeziębienie, jeśli Twoje dziecko jest wystarczająco duże” – mówi Hommel.
„W tej chwili terapie specyficzne dla COVID nie są zatwierdzone dla dzieci poniżej 12 roku życia” – dodaje Hommel. „Dla osób w wieku 12 lat i starszych istnieją opcje przeciwciał monoklonalnych dla osób uważanych za wysokiego ryzyka. Polecam rodzicom porozmawiać ze swoim pediatrą, aby przedyskutować, czy ta opcja jest odpowiednia dla ich dziecka.
Kiedy zadzwonic do lekarza?
Obaj eksperci medyczni zalecają skontaktowanie się z lekarzem dziecka w przypadku dzieci wykazujących którekolwiek z poniższych objawów:
- Gorączka (temperatura wyższa niż 100,4 F) przez ponad dwa do trzech dni.
- Zadyszka
- Nasilający się kaszel.
- Ból w klatce piersiowej.
- Niezdolność do picia lub utrzymania nawodnienia.
Jeśli objawy są „poważne lub zagrażające życiu”, Hommel zaleca udanie się na pogotowie.
Ponadto radzi rodzicom, aby monitorowali temperaturę swojego dziecka przez kolejne cztery do sześciu tygodni po pozytywnym teście. „Gwałtowny wzrost temperatury jest jednym z pierwszych objawów MIS-C i może prowadzić do zapalenia innych narządów” – mówi Hommel. „Jako rodzic znasz czas powrotu dziecka do zdrowia, a jeśli czujesz się nieswojo lub nie czujesz, że wygląda dobrze, porozmawiaj ze swoim lekarzem o objawach i dalszych krokach”.
Mała perspektywa
Oczywiście żaden rodzic nie chce, aby jego dziecko zachorowało na COVID, ale w większości przypadków dzieci doświadczają znacznie łagodniejszych objawów COVID niż dorośli. I chociaż omicron dotyka ludzi w każdym wieku w rekordowych ilościach, dzieci nadal stanowią bardzo mały odsetek osób hospitalizowanych.
Według American Academy of Pediatrics (AAP), z 24 zgłaszających stanów (i Nowego Jorku), 0,1%-1,6% wszystkich przypadków COVID-19 u ich dzieci zakończyło się hospitalizacją, a zgony związane z COVID u dzieci wynosiły łącznie 0,00 %-0,02%.
Previous:Mama mówi, że gimnazjum oferowało córce stroje modelujące, aby „naprawić negatywny wizerunek ciała”
Next:19 rodziców całkowicie przygniata udrękę, jaką jest brak snu
-
Metoda płaczu to rodzaj treningu snu, który polega na umożliwieniu dziecku płakania przez pewien czas przed pójściem spać. Istnieje wiele odmian metody „wypłakania” (zwanej również treningiem snu wygaszania) — i często wywołują one gorącą debatę wśró
-
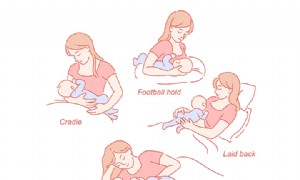
W TYM ARTYKULE Jakie są wyzwania związane z karmieniem piersią dużymi piersiami? Czy posiadanie większych piersi oznacza większą podaż mleka? Łatwiejsze pozycje karmienia piersią dla kobiet z większymi piersiami Wskazówki dotyczące karmienia piersią
-
Dla tak wielu rodziców uczenie dzieci praktycznych umiejętności życiowych – jeżdżenia na rowerze, podążania za wskazówkami, szanowania innych – często w sposób niezamierzony ma pierwszeństwo przed umiejętnościami kreatywnego myślenia. Ale wspieranie